循環系は、心臓の腔とネットワークの閉鎖系を通る血液の連続的な動きです。 血管体のすべての重要な機能を提供します。
心臓は血液の動きを活性化する主要なポンプです。 これは、さまざまな血流が複雑に交差する点です。 正常な心臓では、これらの流れは混ざりません。 心臓は受胎後約1か月で収縮し始め、その瞬間から人生の最後の瞬間までその働きは止まりません。
心臓は、平均寿命に等しい期間に 25 億回の収縮を行い、同時に 2 億リットルの血液を送り出します。 男性のこぶしほどの大きさのユニークなポンプで、平均重量は男性で300g、女性で220gです。 心臓は鈍い円錐形のように見えます。 長さは12〜13cm、幅は9〜10.5cm、前後の大きさは6〜7cmです。
血管系は 2 つの血液循環を構成します。
体循環左心室から大動脈に沿って始まります。 大動脈は、さまざまな臓器や組織に動脈血を供給します。 同時に、並行した血管が大動脈から出発し、血液をさまざまな臓器に運びます。動脈は細動脈に入り、細動脈は毛細血管に入ります。 毛細血管は、組織内の代謝プロセスの全量を提供します。 そこで血液は静脈になり、臓器から流れ出ます。 下大静脈と上大静脈を通って右心房に流れます。
小さな血液循環の輪それは右心室から始まり、右肺動脈と左肺動脈に分かれる肺幹である。 動脈は静脈血を肺に運び、そこでガス交換が行われます。 肺からの血液の流出は、動脈血を左心房に運ぶ肺静脈(各肺から 2 本)を通って行われます。 小さな円の主な機能は輸送であり、血液は細胞に酸素を届けます。 栄養素、水、塩分を除去し、組織から二酸化炭素と代謝の最終生成物を除去します。
循環- これはガス交換のプロセスにおいて最も重要なリンクです。 熱エネルギーは血液とともに輸送されます。これは環境との熱交換です。 血液循環の働きにより、ホルモンやその他の生理活性物質が輸送されます。 これにより、組織や器官の活動の体液性調節が確実に行われます。 モダンな景色循環系についてはハーベイによって概説され、1628 年に動物の血液の動きに関する論文を発表しました。 彼は循環系が閉鎖しているという結論に達しました。 彼は血管を締め付ける方法を使用して、 血流の方向。 心臓から血液は動脈血管を通って移動し、静脈を通って心臓に移動します。 分割は血液の内容ではなく、流れの方向に基づいています。 心周期の主な段階についても説明されています。 技術レベル当時は毛細血管を検出することはできませんでした。 毛細血管の発見は後に行われ(マルピゲット)、これにより分離に関するハーベイの仮定が裏付けられた。 循環系。 胃血管系は、動物の主要な腔に関連するチャネルの系です。
循環系の進化。
循環系の形状 血管は線虫にも現れますが、線虫では血リンパが血管内を循環しており、このシステムはまだ閉じられていません。 交換は隙間で行われます。これが隙間空間です。
次に、隔離と血液循環の 2 つの円の出現があります。 心臓の発達には段階があります - 二室式- 魚類(1心房、1心室)。 心室は静脈血を押し出します。 ガス交換はえらの中で行われます。 その後、血液は大動脈に送られます。
両生類には3つの心臓がある チャンバー(2心房と1心室); 右心房は静脈血を受け取り、血液を心室に押し出します。 大動脈は心室から出ており、そこには中隔があり、血流を2つの流れに分割します。 最初の流れは大動脈に行き、2 番目の流れは肺に行きます。 肺でのガス交換の後、血液は左心房に入り、次に心室に入り、そこで血液が混ざります。
爬虫類では心臓細胞の右半身と左半身への分化が終わるが、心室中隔に穴が開いており、血液が混ざってしまう。
哺乳類では、心臓が完全に 2 つに分かれます。 . 心臓は、右のポンプ - 心房と心室、左のポンプ - 心室と心房 - の 2 つのポンプを形成する臓器と考えることができます。 血液管が混合することはもうありません。
心臓人の胸腔内の、2つの胸腔の間の縦隔にあります。 心臓は前方で胸骨、後方で脊椎に囲まれています。 心臓では、心尖部が孤立しており、左下を向いています。 心臓の頂点の投影は、第 5 肋間腔の左鎖骨中央線から 1 cm 内側にあります。 ベースは右上を向いています。 頂点と基部を結ぶ線は解剖学的軸であり、上から下、右から左、前から後ろに向けられています。 胸腔内の心臓は非対称に位置し、正中線の左側 2/3 にあり、心臓の上縁は第 3 肋骨の上端であり、右縁は胸骨の右端から 1 cm 外側にあります。 それは実際には横隔膜の上にあります。
心臓は、2 つの心房と 2 つの心室の 4 つの部屋を持つ中空の筋肉臓器です。 心房と心室の間には房室弁となる房室開口部があります。 房室開口部は線維輪によって形成されます。 それらは心室心筋を心房から分離します。 大動脈の出口部位と肺幹は線維輪によって形成されています。 繊維状リング - その膜が付着している骨格。 大動脈と肺幹の出口領域の開口部には半月弁があります。
心は 貝殻3個。
外殻- 心膜。 それは外側と内側の2枚のシートで構成されており、内殻と融合しており、心筋と呼ばれます。 心膜と心外膜の間には液体で満たされた空間が形成されます。 あらゆる可動機構には摩擦が発生します。 心臓を動かしやすくするには、この潤滑剤が必要です。 違反があれば、摩擦や騒音が発生します。 これらの地域では塩が形成され始め、それが心臓を「殻」の中に閉じ込めてしまいます。 これにより、心臓の収縮性が低下します。 現在、外科医はこの殻を噛むことによって除去し、心臓を解放し、収縮機能を実行できるようにしています。
中間層は筋肉質だったり、 心筋。これは作業シェルであり、大部分を占めます。 収縮機能を実行するのは心筋です。 心筋は横紋筋を指し、三次元ネットワークで相互接続された個々の細胞、つまり心筋細胞で構成されています。 心筋細胞間には密着結合が形成されます。 心筋は、心臓の線維性骨格である線維性組織の輪に付着しています。 それは線維輪に付着しています。 心房心筋心房の両方を取り囲む外側の円形と、それぞれ独立した内側の縦方向の2つの層を形成します。 静脈 - 中空と肺の合流部分では、括約筋を形成する環状筋肉が形成され、これらの環状筋肉が収縮すると、心房からの血液は静脈に逆流できなくなります。 心室の心筋外側の斜め、内側の縦方向の3つの層で形成され、これら2つの層の間に円形の層があります。 心室の心筋は線維輪から始まります。 心筋の外端は心尖部に向かって斜めに伸びています。 上部では、この外層がカール (頂点) を形成し、それと繊維が内層に入ります。 これらの層の間には、心室ごとに独立した環状筋があります。 3層構造によりクリアランス(径)の短縮・縮小を実現。 これにより、心室から血液を排出することが可能になります。 心室の内面は心内膜で覆われており、心内膜は大きな血管の内皮に入ります。
心内膜- 内層 - 心臓の弁を覆い、腱フィラメントを取り囲んでいます。 心室の内面では、心筋が小柱網を形成し、乳頭筋と乳頭筋が弁尖(腱フィラメント)に接続されています。 これらの糸が弁尖を保持し、弁尖が心房内にねじれるのを防ぎます。 文献では、腱の糸は腱糸と呼ばれています。
心臓の弁装置。
心臓では、心房と心室の間に位置する房室弁を区別するのが通例です。心臓の左半分は二尖弁、右半分は3つの弁で構成される三尖弁です。 弁は心室の内腔に開き、血液を心房から心室に送ります。 しかし、収縮すると弁が閉じ、血液が心房に逆流する能力が失われます。 左側では、圧力の大きさがはるかに大きくなります。 要素が少ない構造ほど信頼性が高くなります。
大きな血管(大動脈および肺幹)の出口部位には、3つのポケットで表される半月弁があります。 ポケットに血液が満たされると弁が閉じるため、血液の逆流は起こりません。
心臓の弁装置の目的は、一方向の血流を確保することです。 弁尖の損傷は弁不全につながります。 この場合、弁の接続が緩んでいるため血流の逆流が観察され、血行力学が混乱します。 心の境界線が変わりつつあります。 機能不全の発症の兆候があります。 弁領域に関連する 2 番目の問題は弁狭窄です (たとえば、静脈輪が狭窄している) - 内腔が減少します。狭窄というと、房室弁または血管の起始場所のいずれかを意味します。 大動脈の半月弁の上で、その球部から冠状血管が出発します。 50% の人では右の血流が左よりも多く、20% では左の血流が右よりも多く、30% では左右の冠動脈の両方で同じ流出が見られます。 冠状動脈のプール間の吻合の発達。 冠状血管の血流の違反は心筋虚血、狭心症を伴い、完全な閉塞は壊死、つまり心臓発作を引き起こします。 血液の静脈流出は、静脈の表層系、いわゆる冠状静脈洞を通過します。 心室および右心房の内腔に直接開いている静脈もあります。
心臓周期。
心周期は、心臓のすべての部分が完全に収縮および弛緩する期間です。 収縮は収縮期、弛緩は拡張期です。 サイクルの長さは心拍数によって異なります。 通常の収縮の頻度は 1 分あたり 60 ~ 100 拍ですが、平均の頻度は 1 分あたり 75 拍です。 サイクルの継続時間を決定するには、60 秒を周波数で割ります (60 秒 / 75 秒 = 0.8 秒)。
心臓周期は 3 つのフェーズで構成されます。
心房収縮 - 0.1 秒
心室収縮期 - 0.3 秒
合計休止時間 0.4 秒
心の状態は、 一般的な一時停止の終了: 犬歯弁が開き、半月弁が閉じ、血液が心房から心室に流れます。 通常の停止が終わるまでに、心室は 70 ~ 80% 血液で満たされます。 心臓周期は次のように始まります。
心房収縮期。 このとき、心房が収縮し、心室への血液の充填が完了するのに必要です。 それは心房心筋の収縮と心房内の血圧の上昇です - 右では最大4〜6 mm Hg、左では最大8〜12 mm Hg。 心室への追加の血液の注入を確実にし、心房収縮が完了すると心室が血液で満たされます。 輪状筋が収縮するため、血液は逆流できません。 心室では 拡張末期血液量。 平均して、それは120〜130 mlですが、より効率的な作業を保証する150〜180 mlまでの身体活動に従事している人々では、この部門は拡張期状態に入ります。 次に心室収縮期が来ます。
心室収縮期- 心臓周期の中で最も困難な段階で、0.3 秒続きます。 収縮期に分泌される ストレス期間、それは0.08秒続きます、そして 流刑期間。 各期間は 2 つのフェーズに分かれています -
ストレス期間
1. 非同期収縮フェーズ - 0.05 秒
2.等尺性収縮の段階 - 0.03秒。 これがイソバルミン収縮期です。
流刑期間
1. 高速排出フェーズ 0.12 秒
2. スローフェーズ 0.13 秒。
心室収縮は、非同期収縮の段階で始まります。 一部の心筋細胞は興奮しており、興奮の過程に関与しています。 しかし、結果として心室の心筋に緊張が生じ、心筋内の圧力が上昇します。 この段階はフラップ弁が閉じることで終了し、心室腔が閉じます。 心室は血液で満たされ、その空洞は閉じられ、心筋細胞は緊張状態を続けます。 心筋細胞の長さは変えることができません。 それは液体の性質と関係があります。 液体は圧縮しません。 密閉された空間では、心筋細胞の緊張があると液体を圧縮することができません。 心筋細胞の長さは変わりません。 等尺性収縮期。 低い長さでカットします。 この相は等価アルミニウム相と呼ばれます。 この段階では、血液の量は変化しません。 心室の空間が閉じられ、圧力が右では5〜12 mm Hgまで上昇します。 左の場合は65〜75 mmHgですが、心室の圧力は大動脈および肺幹の拡張期圧よりも大きくなり、血管内の血圧を超える心室の過剰な圧力により半月弁が開きます。 。 半月弁が開き、血液が大動脈と肺幹に流れ込み始めます。
追放フェーズが始まります、心室の収縮に伴い、血液が大動脈、肺幹に押し込まれ、心筋細胞の長さが変化し、圧力が増加し、収縮期の高さでは、左心室は115〜125 mm、右心室は25〜 30mm。 最初は速い射出段階ですが、その後射出は遅くなります。 心室の収縮期には 60 ~ 70 ml の血液が押し出され、この血液量が収縮期の体積となります。 収縮期血液量 = 120-130 ml、つまり 収縮期の終わりでも心室には十分な血液が残っています - 収縮終期容積これは一種の予備であり、必要に応じて収縮期出力を増加させるためのものです。 心室は収縮を完了し、弛緩し始めます。 心室の圧力が低下し始め、大動脈、つまり肺幹に送り出された血液は心室に急いで戻りますが、その途中で半月弁のポケットに出会い、満たされると弁が閉じます。 この期間はと呼ばれます 拡張前期-0.04秒。 半月弁が閉じると犬歯弁も閉じます。 等尺性弛緩の期間心室。 持続時間は0.08秒です。 ここでは長さを変えずに電圧が下がります。 これにより圧力降下が発生します。 心室に血液が蓄積した。 血液が房室弁を圧迫し始めます。 心室拡張期の開始時に開きます。 血液が血液で満たされる期間が0.25秒ありますが、速い充填段階は0.08秒、遅い充填段階は0.17秒で区別されます。 血液は心房から心室へ自由に流れます。 これは受動的なプロセスです。 心室は血液で 70 ~ 80% 満たされ、次の収縮期までに心室の充填が完了します。
心筋の構造。
心筋には、 細胞構造そして、心筋の細胞構造は、1850年にはケリカーによって確立されましたが、長い間、心筋はネットワーク、つまりセンシディアであると信じられていました。 そして、各心筋細胞が独自の膜を持ち、他の心筋細胞から分離されていることは、電子顕微鏡によってのみ確認されました。 心筋細胞の接触領域は挿入されたディスクです。 現在、心筋細胞は、心房および心室の作動心筋の心筋細胞という作動心筋の細胞と、心臓の伝導系の細胞とに分けられる。 割り当てる:
- P細胞 - ペースメーカー
- 移行細胞
- プルキンエ細胞
働いている心筋細胞は横紋筋細胞に属し、心筋細胞は細長い形状をしており、長さは50ミクロンに達し、直径は10〜15ミクロンです。 線維は筋原線維で構成されており、その最小の機能構造はサルコメアです。 後者には太いミオシンの枝と細いアクチンの枝があります。 細いフィラメントには、トロパニンとトロポミオシンという調節タンパク質があります。 心筋細胞には、縦方向の L 細管と横方向の T 細管のシステムもあります。 ただし、T 細管は、骨格筋の T 細管とは対照的に、Z 膜のレベル (骨格筋では、椎間板 A と I の境界) で出発します。 隣接する心筋細胞は、挿入されたディスク、つまり膜接触領域の助けを借りて接続されています。 この場合、介在ディスクの構造は不均一である。 インターカラリーディスクでは、スロット領域(10〜15Nm)が区別できます。 2 番目の密着ゾーンはデスモソームです。 デスモソームの領域では、膜の肥厚が観察され、トノフィブリル(隣接する膜を接続する糸)がここを通過します。 デスモソームの長さは 400 nm です。 密接な接触があり、それらはネクサスと呼ばれ、隣接する膜の外層が融合し、現在発見されています-コネクソン-特別なタンパク質による固定-コネキシン。 ネクサス - 10 ~ 13%、このエリアは非常に低い 電気抵抗 1.4 オーム/kV.cm。 これにより、ある細胞から別の細胞に電気信号を伝達できるため、心筋細胞も同時に興奮プロセスに加わります。 心筋は機能的なセンシジウムです。
心筋の生理学的特性.
心筋細胞は互いに隔離されており、挿入された椎間板の領域で接触し、そこで隣接する心筋細胞の膜が接触します。
コネクソンは、隣接するセルの膜内の接続です。 これらの構造は、コネキシンタンパク質を犠牲にして形成されます。 コネクソンは6つのそのようなタンパク質に囲まれており、コネクソンの内側にチャネルが形成され、イオンの通過が可能になり、電流が1つの細胞から別の細胞に伝播します。 「f エリアの抵抗は 1.4 オーム/cm2 (低) です。 興奮は心筋細胞を同時にカバーします。 それらは機能的な感覚のように機能します。 ネクサスは酸素不足、カテコールアミンの作用、ストレスの多い状況、身体活動に非常に敏感です。 これにより、心筋の興奮伝導に障害が生じる可能性があります。 実験条件下では、心筋片を高張ショ糖溶液に入れることによって密着結合の違反を得ることができます。 心臓のリズミカルな活動にとって重要 心臓の伝導系- このシステムは束と結節を形成する筋細胞の複合体で構成されており、伝導系の細胞は作動している心筋の細胞とは異なります - 筋原線維が少なく、筋形質が豊富で、グリコーゲンを多く含んでいます。 光学顕微鏡下でこれらの特徴を観察すると、横縞がほとんどなく軽くなり、非定型細胞と呼ばれています。
伝導システムには次のものが含まれます。
1. 洞房結節 (または Kate-Flak 結節)、上大静脈の合流点の右心房に位置します。
2. 房室結節(またはアショフ・タバール結節)は、右心房の心室との境界にあり、右心房の後壁です。
これら 2 つのノードは心房内管によって接続されています。
3. 心房路
前方 - バックマン枝 (左心房まで)
中間トラクト (ヴェンケバッハ)
後路(トレル)
4. ヒス束(房室結節から出発します。線維組織を通過し、心房心筋と心室心筋の間の接続を提供します。心室中隔に入り、そこでヒス束の右茎と左茎に分かれます) )
5. ヒス束の右脚と左脚(それらは心室中隔に沿って走ります。左脚には前部と後部の2つの枝があります。プルキンエ線維が最後の枝になります)。
6. プルキンエ線維
改変されたタイプの筋細胞によって形成される心臓の伝導系には、ペースメーカー (P)、移行細胞、およびプルキンエ細胞の 3 種類の細胞があります。
1. P-細胞。 それらは洞動脈結節に位置し、房室核にはあまりありません。 これらは最小の細胞であり、t-フィブリルとミトコンドリアがほとんどなく、t-システムがありません。 システムが未開発です。 これらの細胞の主な機能は、拡張期脱分極が遅いという生来の特性により活動電位を生成することです。 それらでは、膜電位の周期的な低下があり、それが自己興奮につながります。
2. 遷移セル房室核の領域で興奮の伝達を実行します。 それらは、P細胞とプルキンエ細胞の間に見られます。 これらの細胞は細長く、筋小胞体を欠いています。 これらのセルの伝導速度は遅いです。
3. プルキンエ細胞幅が広くて短く、筋原線維が多く、筋小胞体がより発達しており、T 系は存在しません。
心筋細胞の電気的性質。
心筋細胞は、作動系と伝導系の両方に静止膜電位を持ち、心筋細胞膜は外側が「+」、内側が「-」に帯電しています。 これはイオンの非対称性によるものです。細胞内には 30 倍のカリウム イオンがあり、細胞外には 20 ~ 25 倍のナトリウム イオンが存在します。 これは、ナトリウム-カリウムポンプの継続的な動作によって保証されます。 膜電位の測定により、作動している心筋細胞の電位が 80 ~ 90 mV であることがわかります。 伝導系の細胞では - 50-70 mV。 作動中の心筋細胞が興奮すると、活動電位が発生します (5 段階): 0 - 脱分極、1 - 遅い再分極、2 - プラトー、3 - 速い再分極、4 - 静止電位。
0. 興奮すると、心筋細胞の脱分極プロセスが発生します。これは、ナトリウムチャネルの開口と、心筋細胞内に突入するナトリウムイオンの透過性の増加に関連しています。 膜電位が約 30 ~ 40 ミリボルト低下すると、ナトリウム - カルシウム チャネルがゆっくりと開きます。 それらを介して、ナトリウム、さらにカルシウムが侵入する可能性があります。 これにより、120 mV の脱分極またはオーバーシュート (復帰) のプロセスが提供されます。
1. 再分極の初期段階。 ナトリウムチャネルが閉鎖され、塩化物イオンの透過性が若干増加します。
2. プラトー段階。 脱分極プロセスが遅くなります。 体内のカルシウムの放出の増加に関連しています。 それは膜上の電荷回復を遅らせます。 興奮するとカリウムの透過性が低下します(5倍)。 カリウムは心筋細胞から離れることができません。
3. カルシウム チャネルが閉じると、急速な再分極の段階が発生します。 カリウムイオンへの分極の回復により膜電位が元のレベルに戻り、拡張期電位が発生します。
4. 拡張期電位は常に安定しています。
伝導系の細胞には特徴があります。 潜在的な機能。
1. 拡張期の膜電位の低下 (50-70mV)。
2. 第 4 フェーズは安定していません。 膜電位は脱分極の閾値臨界レベルまで徐々に低下し、拡張期にも徐々に低下し続け、脱分極の臨界レベルに達し、そこでP細胞の自己興奮が起こる。 P細胞では、ナトリウムイオンの透過が増加し、カリウムイオンの出力が減少します。 カルシウムイオンの透過性を高めます。 イオン組成のこれらの変化により、P 細胞の膜電位が閾値レベルまで低下し、P 細胞が自己励起して活動電位が生じます。 プラトー相はあまり表現されていません。 フェーズ ゼロは、TB 再分極プロセスにスムーズに移行し、拡張期膜電位を回復します。その後、サイクルが再び繰り返され、P 細胞が興奮状態になります。 洞心房結節の細胞は最も高い興奮性を持っています。 その電位は特に低く、拡張期の脱分極率が最も高く、これが興奮の周波数に影響します。 洞結節の P 細胞は、1 分あたり最大 100 拍の周波数を生成します。 神経系(交感神経系)はノードの活動を抑制します(70回のストローク)。 交感神経系は自動性を高めることができます。 体液性因子 - アドレナリン、ノルアドレナリン。 物理的要因 - 機械的要因 - ストレッチは自動性を刺激し、温めることも自動性を高めます。 これらはすべて医療に使用されます。 直接的および間接的な心臓マッサージのイベントはこれに基づいています。 房室結節の領域にも自動性があります。 房室結節の自動性の程度はそれほど顕著ではなく、原則として、洞結節よりも2倍低い-35-40です。 心室の伝導系でもインパルスが発生することがあります(毎分 20 ~ 30 回)。 伝導システムの過程では、自動性のレベルが徐々に低下し、これを自動性の勾配と呼びます。 洞結節は、一次自動化の中心です。
スタウス - 科学者。 カエルの心臓(三腔)に結紮を課す。 右心房には静脈洞があり、そこに人間の洞結節の類似物があります。 スタウスは静脈洞と心房の間に最初の結紮を適用した。 結紮がきつく締められると、心臓はその働きを停止した。 2 番目の結紮は、スタネウスによって心房と心室の間に適用されました。 このゾーンには心房心室結節の類似物がありますが、第2結紮は結節を分離するのではなく、その機械的興奮を分離するという役割を果たします。 それは徐々に適用され、房室結節を興奮させ、同時に心臓の収縮が起こります。 心室は、心房心室結節の作用により再び収縮します。 頻度は 2 倍少なくなります。 3 番目の結紮を適用して房室結節を分離すると、心停止が発生します。 これらすべてにより、洞結節が主なペースメーカーであり、房室結節は自動化が少ないことを示す機会が得られます。 伝導システムでは、自動化の勾配が減少します。
心筋の生理学的特性。
心筋の生理学的特性には、興奮性、伝導性、収縮性が含まれます。
下 興奮性心筋は、興奮の過程によって閾値以上の力で刺激の作用に反応する特性として理解されています。 心筋の興奮は、化学的、機械的、温度刺激の作用によって得られます。 さまざまな刺激の作用に反応するこの能力は、心臓マッサージ(機械的作用)、アドレナリンの導入、およびペースメーカーの際に使用されます。 刺激物の作用に対する心臓の反応の特徴は、「原理に従って行動すること」です。 全部かゼロか"。心臓はすでに閾値刺激に対して最大のインパルスで反応します。 心室における心筋収縮の持続時間は0.3秒です。 これは、同じく最大 300 ミリ秒持続する長い活動電位によるものです。 心筋の興奮性は 0 に低下する可能性があり、これは完全な不応期です。 どのような刺激も再興奮を引き起こすことはありません (0.25 ~ 0.27 秒)。 心筋は完全に興奮しません。 弛緩の瞬間(拡張期)、0.03~0.05秒で絶対不応度が相対不応度に変わります。 この時点で、閾値を超えた刺激に対して再刺激を得ることができます。 心筋の不応期は、収縮が続く限り続き、時間的に一致します。 相対的不応性に続いて、短期間、興奮性が増加します - 興奮性は初期レベルよりも高くなり、超正常な興奮性になります。 この段階では、心臓は他の刺激の影響に特に敏感です(他の刺激や期外収縮、つまり異常収縮が発生する可能性があります)。 長い不応期が存在すると、心臓は繰り返しの興奮から保護されるはずです。 心臓はポンプ機能を果たします。 通常の収縮と異常な収縮の間のギャップが短縮されます。 一時停止は通常どおりにすることも、延長することもできます。 延長された一時停止は代償一時停止と呼ばれます。 期外収縮の原因は、房室結節、伝導系の心室部分の要素、作動している心筋の細胞など、他の興奮焦点の発生です。これは、血液供給の障害や心筋の伝導障害が原因である可能性がありますが、追加の焦点はすべて、異所性興奮の焦点です。 局在に応じて - 異なる期外収縮 - 洞、前中期、房室。 心室期外収縮には、延長された代償期が伴います。 3 追加の刺激 - 異常な減少の理由。 期外収縮が始まると、心臓は興奮を失います。 彼らは洞結節から別のインパルスを受け取ります。 通常のリズムに戻すには一時停止が必要です。 心臓に障害が発生すると、心臓は通常の拍動を 1 つ飛ばし、その後通常のリズムに戻ります。
導電率- 興奮を伝導する能力。 異なる部門の興奮のスピードは同じではありません。 心房心筋では - 1 m / s、興奮時間は0.035秒かかります
励磁速度
心筋 - 1 m/s 0.035
房室結節 0.02 - 0-05 m/s。 0.04秒
心室系の伝導 - 2〜4.2 m/s。 0.32
洞結節から心室の心筋までの合計 - 0.107 秒
心室の心筋 - 0.8-0.9 m / s
心臓の伝導の違反は、副鼻腔、房室、ヒス束およびその脚の閉塞の発症につながります。 洞結節がオフになる可能性があります。房室結節はペースメーカーとしてオンになりますか? 副鼻腔ブロックはまれです。 房室結節ではさらに多くなります。 遅延が長くなると(0.21 秒以上)、興奮はゆっくりではありますが心室に到達します。 洞結節で発生する個々の興奮の喪失(たとえば、3 つのうち 2 つだけが到達します。これは第 2 度の遮断です。第 3 度の遮断は、心房と心室の働きが一貫していない場合です。脚と束の遮断は、心室の遮断。したがって、一方の心室が他方の心室より遅れます。
収縮性。心筋細胞には原線維が含まれており、 構造単位サルコメア。 外膜には縦細管と T 細管があり、膜のレベルで内側に入ります。 幅が広いです。 心筋細胞の収縮機能は、ミオシンおよびアクチンというタンパク質に関連しています。 薄いアクチンタンパク質 - トロポニンとトロポミオシンシステムについて。 これにより、ミオシン ヘッドがミオシン ヘッドに結合するのが妨げられます。 ブロックしているカルシウムイオンを除去します。 T細管はカルシウムチャネルを開きます。 筋形質内のカルシウムが増加すると、アクチンとミオシンの抑制効果がなくなります。 ミオシン橋はフィラメントの緊張を中心に向かって移動させます。 心筋は、収縮機能における 2 つの法則に従います (すべてかゼロか)。 収縮の強さは心筋細胞の初期の長さに依存します - Frank Staraling。 心筋細胞があらかじめ伸ばされている場合、心筋細胞はより大きな収縮力で反応します。 ストレッチは血液で満たされるかどうかにかかっています。 多ければ多いほど強いです。 この法則は「収縮期-拡張期の機能がある」と定式化されます。 これは、右心室と左心室の働きを同期させる重要な適応メカニズムです。
循環系の特徴:
1) 心臓のポンプ器官を含む血管床の閉鎖。
2)血管壁の弾性(動脈の弾性は静脈の弾性より大きいが、静脈の容量が動脈の容量を上回る)。
3)血管の分岐(他の流体力学システムとの違い)。
4) さまざまな血管直径 (大動脈の直径は 1.5 cm、毛細血管は 8 ~ 10 ミクロン)。
5) 流体血液は血管系内を循環しており、その粘度は水の粘度の 5 倍です。
血管の種類:
1)弾性タイプの主な血管:大動脈、そこから伸びる大きな動脈。 壁には多くの弾性要素があり、筋肉要素はほとんどありません。その結果、これらの血管は弾性と拡張性を備えています。 これらの血管の役割は、脈動する血流を滑らかで連続的な血流に変えることです。
2) 抵抗または抵抗性の血管 船舶 - 船舶筋肉タイプ。壁には平滑筋成分が多く含まれており、その抵抗により血管の内腔が変化し、したがって血流に対する抵抗が変化します。
3)交換血管または「交換ヒーロー」は毛細血管で表され、代謝プロセスの流れ、血液と細胞間の呼吸機能の実行を保証します。 機能する毛細血管の数は、組織内の機能および代謝活動に依存します。
4) シャント血管または動静脈吻合は細動脈と細静脈を直接接続します。 これらのシャントが開いている場合、血液は毛細血管を迂回して細動脈から細静脈に排出され、シャントが閉じている場合、血液は細動脈から毛細血管を通って細静脈に流れます。
5) 容量性血管は静脈に代表され、拡張性は高いが弾性が低いという特徴があり、これらの血管には全血液の最大 70% が含まれており、心臓への血液の静脈還流量に大きな影響を与えます。
血流。
血液の動きは流体力学の法則に従います。つまり、圧力が高い領域から圧力が低い領域へ血液が移動します。
血管を流れる血液の量は、圧力差に正比例し、抵抗に反比例します。
Q=(p1—p2) /R= Δp/R、
ここで、Q-血流、p-圧力、R-抵抗。
電気回路のセクションに関するオームの法則の類似物:
ここで、I は電流、E は電圧、R は抵抗です。
抵抗は、血管壁に対する血液粒子の摩擦 (外部摩擦と呼ばれます) に関連していますが、粒子間の摩擦 (内部摩擦または粘度) も存在します。
ハーゲン ポワゼルの法則:
ここで、ηは粘度、lは容器の長さ、rは容器の半径です。
Q=Δppr 4 /8ηl。
これらのパラメータは、血液を流れる量を決定します。 断面血管床。
血液の動きにとって重要なのは圧力の絶対値ではなく、圧力差です。
p1=100mmHg、p2=10mmHg、Q=10ml/s;
p1=500mmHg、p2=410mmHg、Q=10ml/s。
血流抵抗の物理値は[Dyne*s/cm 5 ]で表されます。 相対抵抗単位が導入されました。
p \u003d 90 mm Hg、Q \u003d 90 ml / sの場合、R \u003d 1は抵抗の単位です。
血管床の抵抗の量は、血管の要素の位置によって異なります。
直列接続された容器で発生する抵抗値を考慮すると、合計抵抗は個々の容器の容器の合計に等しくなります。
血管系では、大動脈から伸びて並行して走る枝によって血液供給が行われます。
R=1/R1 + 1/R2+…+ 1/Rn、
つまり、合計抵抗は各要素の抵抗の逆数値の合計に等しくなります。
生理学的プロセスは一般的な物理法則の影響を受けます。
心拍出量。
心拍出量とは、単位時間あたりに心臓によって送り出される血液の量です。 区別:
収縮期(1収縮期中)。
分時血液量(または IOC) - 収縮期血液量と心拍数という 2 つのパラメータによって決定されます。
安静時の収縮期容積の値は 65 ~ 70 ml で、右心室と左心室で同じです。 安静時には、心室は拡張末期容積の 70% を排出し、収縮期の終わりまでに 60 ~ 70 ml の血液が心室に残ります。
Vシステム平均=70ml、ν平均=70拍/分、
V min \u003d V syst * ν \u003d 4900 ml/分〜5 l/分。
V min を直接決定することは困難であり、これには侵襲的方法が使用されます。
ガス交換に基づく間接的な方法が提案されています。
Fick 法 (IOC を決定する方法)。
IOC \u003d O2 ml / min / A - V(O2)ml / lの血液。
- 1 分あたりの O2 消費量は 300 ml。
- 動脈血中の O2 含有量 = 20 vol %;
- 静脈血中の O2 含有量 = 14% vol;
- 動静脈の酸素差 = 6 vol% または 60 ml の血液。
IOC = 300 ml / 60 ml / l = 5 l。
収縮期容積の値は、V min/ν として定義できます。 収縮期容積は、心室心筋の収縮の強さ、拡張期に心室を満たす血液の量に依存します。
フランク・スターリングの法則では、収縮期は拡張期の関数であると述べられています。
分時体積の値は、νの変化と収縮期体積によって決まります。
運動中、分時体積の値は25〜30リットルに増加し、収縮期体積は150ミリリットルに増加し、νは1分あたり180〜200拍に達します。
身体的に訓練された人々の反応は主に収縮期容積の変化、訓練されていない - 周波数に関係しますが、子供の場合は周波数のみによるものです。
IOCの配布。
|
大動脈および主要動脈 |
|||||
|
小さな動脈 |
|||||
|
細動脈 |
|||||
|
毛細血管 |
|||||
|
合計 - 20% |
|||||
|
細い静脈 |
|||||
|
太い静脈 |
|||||
|
合計 - 64% |
|||||
|
小さな円 |
|||||
心臓の機械的な働き。
1. 潜在的なコンポーネントは血流に対する抵抗を克服することを目的としています。
2. 運動コンポーネントは、血液の動きに速度を与えることを目的としています。
抵抗の値 A は、Genz によって決定される、特定の距離にわたって変位する負荷の質量によって決まります。
1. 潜在成分 Wn=P*h、h-高さ、P= 5kg:
大動脈内の平均圧力は100 ml Hg st \u003d 0.1 m * 13.6(比重)\u003d 1.36、
Wn ライオンイエロー \u003d 5 * 1.36 \u003d 6.8 kg * m;
肺動脈内の平均圧力は、20 mm Hg = 0.02 m * 13.6 (比重) = 0.272 m、Wn pr zhl = 5 * 0.272 = 1.36 ~ 1.4 kg * mです。
2. 運動成分 Wk == m * V 2 / 2、m = P / g、Wk = P * V 2 / 2 *g、V は血流の線速度、P = 5 kg、g = 9.8 m / s 2、V = 0.5 m / s; Wk \u003d 5 * 0.5 2 / 2 * 9.8 \u003d 5 * 0.25 / 19.6 \u003d 1.25 / 19.6 \u003d 0.064 kg / m * s。
8848mあたり30トン、1日あたり約12000kg/m、一生分の心臓を上昇させます。
血流の連続性は次によって決まります。
1. 心臓の働き、血液の動きの恒常性。
2.主要血管の弾性:収縮期の間、大動脈は壁内に多数の弾性成分が存在するために引き伸ばされ、収縮期に心臓によって蓄積されたエネルギーが蓄積され、心臓が血液を押し出すのを止めると、弾性繊維は以前の状態に戻る傾向があり、血液エネルギーを伝達し、スムーズな継続的な流れをもたらします。
3. 骨格筋の収縮の結果、静脈が圧迫され、圧力が上昇し、血液が心臓に向かって押し出され、静脈の弁が血液の逆流を防ぎます。 長時間立っていると、動きがないため血液が流れなくなり、その結果、心臓への血流が妨げられ、その結果失神が発生します。
4. 血液が下大静脈に流入すると、吸引因子として指定される「-」胸膜間圧の存在という要因が作用します。「-」圧が大きいほど、心臓への血流が良くなります。 ;
5. VIS a tergo の背後にかかる圧力、つまり 新しい部分を横たわっている部分の前に押し出す。
血液の動きは、血流の体積速度と線速度を決定することによって推定されます。
体積速度- 単位時間当たり血管床の断面を通過する血液の量: Q = Δp / R 、Q = Vπr 4 。 安静時、IOC = 5 l/min、血管床の各セクションの体積血流量は一定になります(1 分あたり 5 l がすべての血管を通過します)。ただし、各臓器は 異なる金額 Q が % 比率で分布する血液の結果として、個々の臓器について、血液が供給される動脈、静脈の圧力、および臓器自体の内部の圧力を知る必要があります。
回線速度- 容器壁に沿った粒子の速度: V = Q / πr 4
大動脈からの方向に、総断面積は増加し、毛細血管のレベルで最大に達し、その総内腔は大動脈の内腔の 800 倍になります。 各動脈には 2 本の静脈が付いているため、静脈の全内腔は動脈の全内腔の 2 倍となり、線速度は速くなります。
血管系内の血流は層流であり、各層は混合することなく他の層と平行に移動します。 壁に近い層は大きな摩擦を受けるため、速度は 0 になる傾向があり、容器の中心に向かって速度は増加し、軸部分で最大値に達します。 層流は静かです。 層流の血流が乱流になる (渦が発生する) と、音響現象が発生します。Vc = R * η / ρ * r、R はレイノルズ数、R = V * ρ * r / η。 R > 2000 の場合、流れは乱流になります。これは、血管が狭くなったり、血管の分岐点で速度が増加したり、途中に障害物が現れたりしたときに観察されます。 血流の乱れはノイズを生みます。
血液循環時間- 血液が一周する時間(小と大の両方) 25 秒で、27 の収縮期に相当します(小さいものでは 1/5 - 5 秒、大きなものでは 4/5 - 20 秒) )。 通常、2.5 リットルの血液が循環し、代謝回転は 25 秒で、IOC を提供するには十分です。
血圧。
血圧 - 血管壁および心臓の部屋にかかる血液の圧力は、血液の移動を確保する要素であるため、重要なエネルギーパラメータです。
エネルギー源は心臓の筋肉の収縮であり、ポンプ機能を果たします。
区別:
動脈圧;
静脈圧。
心臓内圧。
毛細管圧。
血圧の量は、流れのエネルギーを反映するエネルギーの量を反映します。 このエネルギーは、位置エネルギー、運動エネルギー、重力の位置エネルギーの合計です。
E = P+ ρV 2 /2 + ρgh、
ここで、P は位置エネルギー、ρV 2 /2 は運動エネルギー、ρgh は血柱のエネルギーまたは重力の位置エネルギーです。
最も重要なのは血圧指標であり、多くの要因の相互作用を反映するため、以下の要因の相互作用を反映する統合指標となります。
収縮期血液量。
心臓の収縮の頻度とリズム。
動脈壁の弾力性。
抵抗性血管の抵抗;
容量性血管内の血流速度。
血液の循環速度。
血液粘度;
血柱の静水圧: P = Q * R。
動脈圧は側圧と終端圧に分けられます。 側圧- 血管壁にかかる血圧は、血液運動の位置エネルギーを反映します。 最終圧力- 圧力。血液の動きの位置エネルギーと運動エネルギーの合計を反映します。
血液が移動すると、流れのエネルギーが抵抗を克服するために費やされるため、両方のタイプの圧力が減少しますが、最大の減少は、最大の抵抗を克服する必要がある血管床が狭くなった場所で発生します。
最終圧力は側圧より 10 ~ 20 mm Hg 大きくなります。 その違いはと呼ばれます ショックまた 脈圧.
血圧は安定した指標ではなく、自然条件では心周期中に変化します。血圧には次のようなものがあります。
収縮期圧または最大圧(心室収縮期に確立された圧力)。
拡張期または拡張期の終わりに発生する最小圧力。
収縮期血圧と拡張期血圧の差が脈圧です。
脈拍の変動がない場合の血液の動きを反映する平均動脈圧。
部門が異なれば、プレッシャーの価値観も異なります。 左心房では、収縮期圧は 8 ~ 12 mm Hg、拡張期圧は 0、左心室では収縮期 = 130、拡張期 = 4、大動脈では収縮期 = 110 ~ 125 mm Hg、拡張期 = 80 ~ 85、上腕動脈では動脈syst = 110-120、diast = 70-80、毛細血管の動脈端ではsyst 30-50ですが、変動はありません、毛細血管の静脈端ではsyst = 15-25、細静脈syst = 78- 10 (平均 7.1)、大静脈の syst = 2-4、右心房の syst = 3-6 (平均 4.6)、diast = 0 または "-"、右心室の syst = 25-30、diast = 0-2、肺幹のsyst = 16-30、diast = 5-14、肺静脈のsyst = 4-8。
大きな円と小さな円では、圧力が徐々に減少します。これは、抵抗を克服するために使用されるエネルギーの消費を反映しています。 平均圧力は算術平均ではありません。たとえば、80 に対して 120 です。心室収縮期と拡張期の持続時間は時間的に異なるため、平均値 100 は不正確です。 平均圧力を計算するために 2 つの数式が提案されています。
Ср р = (р syst + 2*р disat)/3 (たとえば、(120 + 2*80)/3 = 250/3 = 93 mm Hg)、拡張期または最小値に向かってシフトします。
水p \u003d p 直径 + 1/3 * p パルス、(たとえば、80 + 13 \u003d 93 mm Hg)
血圧を測定する方法。
次の 2 つのアプローチが使用されます。
直接法。
間接的な方法。
直接法では、抗凝固物質を満たしたチューブでモノメーターに接続された針またはカニューレを動脈に挿入し、筆記者によって圧力変動が記録され、その結果血圧曲線が記録されます。 この方法は正確な測定値を提供しますが、動脈損傷を伴うため、実験や外科手術で使用されます。
曲線は圧力変動を反映しており、次の 3 次の波が検出されます。
1 つ目は、心臓周期中の変動 (収縮期上昇と拡張期下降) を反映します。
2 番目 - 呼吸は血圧値に影響を与えるため、呼吸に関連するいくつかの 1 次の波が含まれます (スターリングの法則によれば、吸入中、負の胸膜間圧の「吸引」効果により、より多くの血液が心臓に流れ込みます)駆出量も増加し、血圧の上昇につながります)。 圧力の最大増加は呼気の開始時に発生しますが、その理由は吸気段階にあります。
第三 - いくつかの呼吸波が含まれており、ゆっくりとした変動は血管運動中枢の緊張に関連しており(緊張の増加は圧力の増加をもたらし、その逆も同様です)、酸素欠乏と明らかに識別され、中枢神経系への外傷性の影響を伴います。ゆっくりとした変動の原因は肝臓の血圧です。
1896 年、リヴァ・ロッシは、カフ付き水銀血圧計をテストすることを提案しました。この血圧計は水銀柱、つまり空気が注入されるカフ付きの管に接続されており、カフを肩に当てて空気を送り込み、カフ内の圧力が上昇します。収縮期よりも大きくなります。 この間接的な方法は触診的であり、測定は上腕動脈の拍動に基づいていますが、拡張期血圧は測定できません。
コロトコフは、血圧を測定するための聴診法を提案しました。 この場合、カフを肩に重ね、収縮期以上の圧力を加え、空気を放出し、肘を曲げたときの尺骨動脈の音の出現を聴きます。 上腕動脈がクランプされているときは、血流がないため何も聞こえませんが、カフ内の圧力が収縮期圧と等しくなるとき、最初の部分である収縮期の高さで脈波が発生し始めます。血液が通過するため、最初の音(トーン)が聞こえます。最初の音の出現が収縮期血圧の指標となります。 最初のトーンの後に、動きが層流から乱流に変化するにつれてノイズフェーズが続きます。 カフ内の圧力が拡張期圧に近いか等しい場合、動脈は拡張し、拡張期圧に相当する音が止まります。 したがって、この方法を使用すると、収縮期血圧と拡張期血圧を決定し、脈拍と平均血圧を計算できます。
血圧値に対するさまざまな要因の影響.
1. 心の働き。 収縮期容積の変化。 収縮期容積が増加すると、最大圧力と脈圧が増加します。 減少は脈圧の減少と減少につながります。
2.心拍数。 収縮が頻繁になると、圧力は止まります。 同時に、最小拡張期が増加し始めます。
3. 心筋の収縮機能。 心筋の収縮が弱まると、圧力が低下します。
血管の状態。
1. 弾力性。 弾性の喪失は最大圧力の増加と脈圧の増加につながります。
2. 血管の内腔。 特に筋肉質の血管に顕著です。 緊張の増加は血圧の上昇につながり、これが高血圧の原因となります。 抵抗が増加すると、最大圧力と最小圧力の両方が増加します。
3. 血液の粘度と循環血液量。 循環血液量の減少は圧力の低下につながります。 体積の増加は圧力の増加につながります。 粘度の増加は摩擦の増加と圧力の増加につながります。
生理学的成分
4. 男性のプレッシャーは女性よりも高い。 しかし、40歳を超えると、女性のプレッシャーは男性よりも高くなります。
5. 年齢とともに高まるプレッシャー。 男性の圧力の増加は均等です。 女性の場合、そのジャンプは40年後に現れます。
6. 睡眠中の血圧は下がり、朝の方が夕方よりも低くなります。
7. 肉体労働により収縮期血圧が上昇します。
8. 喫煙により血圧が 10 ~ 20 mm 上昇します。
9.咳をすると血圧が上昇する
10. 性的興奮により血圧が 180 ~ 200 mm に上昇します。
血液微小循環系。
細動脈、前毛細血管、毛細血管、後毛細血管、細静脈、細動脈小静脈吻合部および毛細リンパ管によって表されます。
細動脈は平滑筋細胞が一列に並んでいる血管です。
前毛細血管は、連続層を形成しない個々の平滑筋細胞です。
キャピラリーの長さは0.3~0.8mmです。 そしてその厚さは4〜10ミクロンです。
毛細血管の開きは、細動脈と前毛細血管の圧力状態に影響されます。
微小循環床は、輸送と交換という 2 つの機能を実行します。 微小循環のおかげで、物質、イオン、水の交換が行われます。 熱交換も発生し、微小循環の強さは機能する毛細血管の数、血流の線速度、毛細血管内圧の値によって決まります。
交換プロセスは濾過と拡散によって発生します。 毛細管濾過は、毛管静水圧と膠質浸透圧の相互作用に依存します。 経毛細管交換のプロセスが研究されています ムクドリ.
濾過プロセスは静水圧が低い方向に進み、コロイド浸透圧によって液体がより低いものからより高いものへと確実に移行します。 血漿の膠質浸透圧はタンパク質の存在によるものです。 それらは毛細管壁を通過できず、血漿中に残ります。 25 ~ 30 mm Hg の圧力が発生します。 美術。
物質は液体とともに運ばれます。 これは拡散によって行われます。 物質の移動速度は、血流速度と、体積あたりの質量として表される物質の濃度によって決まります。 血液から通過した物質は組織に吸収されます。
物質の移動方法.
1. 膜貫通移動(膜に存在する細孔を介し、膜脂質に溶解することによる)
2. 飲作用。
細胞外液の量は、毛細管濾過と体液吸収のバランスによって決まります。 血管内の血液の移動により、血管内皮の状態が変化します。 血管内皮で活性物質が産生され、平滑筋細胞や実質細胞の状態に影響を与えることが確立されています。 それらは血管拡張剤と血管収縮剤の両方である可能性があります。 組織内の微小循環と代謝のプロセスの結果、静脈血が形成され、心臓に戻ります。 静脈内の血液の動きは、やはり静脈内の圧力要因の影響を受けます。
大静脈内の圧力はと呼ばれます 中心圧 .
動脈拍動 動脈血管壁の振動と呼ばれます。 脈波の速度は5~10m/sです。 そして末梢動脈では6〜7 m / s。
静脈脈拍は心臓に隣接する静脈でのみ観察されます。 これは、心房の収縮による静脈内の血圧の変化に関連しています。 静脈脈拍の記録は静脈図と呼ばれます。
心血管系の反射調節。
規制は次のように分けられます 短期(血液の微量、総末梢血管抵抗を変更し、血圧レベルを維持することを目的としています。これらのパラメータは数秒以内に変更される可能性があります)および 長期。物理的負荷がかかると、これらのパラメータは急速に変化するはずです。 出血が起こり、体から血液の一部が失われると、それらはすぐに変化します。 長期規制血液量の値と、血液と組織液の間の水分の正常な分布を維持することを目的としています。 これらの指標は、数分、数秒以内に発生したり変化したりすることはありません。
脊髄は分節中心です。 心臓(上部5節)を支配する交感神経がそこから出ています。 残りの部分は血管の神経支配に関与します。 脊椎中枢は適切な調節を行うことができません。 圧力は 120 mm から 70 mm に減少します。 RT。 柱。 これらの交感神経中枢は、心臓と血管の正常な調節を確保するために、脳の中枢からの絶え間ない流入を必要とします。
自然条件下では、痛み、温度刺激に対する反応であり、脊髄のレベルで閉じられています。
血管中心。
規制の主な中心となるのは、 血管運動中枢、これは延髄にあり、このセンターの開設はソ連の生理学者オフシャニコフの名前にちなんで付けられました。 彼は動物の脳幹切断を行ったところ、脳の切開が四叉骨の下丘の下を通過するとすぐに圧力が低下することを発見しました。 オブシャニコフ氏は、一部の中心部では血管の狭窄があり、他の中心部では血管の拡張があることを発見しました。
血管運動中枢には以下が含まれます。
- 血管収縮ゾーン- 降圧子 - 前方および側方(現在は C1 ニューロンのグループとして指定されています)。
後部と内側が 2 番目です 血管拡張ゾーン.
血管運動中枢は網様体にあります。 血管収縮ゾーンのニューロンは、一定の強直性興奮状態にあります。 このゾーンは、下行経路によって脊髄の灰白質の側角と接続されています。 興奮はメディエーターのグルタミン酸を介して伝達されます。 グルタミン酸は側角のニューロンに興奮を伝えます。 さらにインパルスは心臓と血管に伝わります。 衝動が来ると定期的に興奮します。 インパルスは孤独管の感受性核に到達し、そこから血管拡張領域のニューロンに到達し、興奮します。 血管拡張ゾーンは血管収縮物質と拮抗関係にあることが示されています。
血管拡張ゾーンも含まれます 迷走神経核 - 二重および背側心臓への遠心路が始まる核。 シームコア- 彼らが生み出します セロトニン。これらの核は、脊髄の交感神経中枢に対して抑制効果を持っています。 縫合糸の核は反射反応に関与しており、感情的ストレス反応に関連する興奮のプロセスに関与していると考えられています。
小脳運動中の心血管系(筋肉)の調節に影響を与えます。 信号は筋肉と腱からテントの核と小脳虫皮質に届きます。 小脳は血管収縮領域の緊張を高めます。 心血管系の受容体 - 大動脈弓、頸動脈洞、大静脈、心臓、小円血管。
ここにある受容器は圧受容器に分類されます。 それらは、大動脈弓、頸動脈洞の領域の血管壁に直接存在します。 これらの受容体は圧力の変化を感知し、圧力レベルを監視するように設計されています。 圧受容体に加えて、頸動脈、大動脈弓の糸球体に存在する化学受容体があり、これらの受容体は血液中の酸素含有量、ph の変化に反応します。 受容体は血管の外表面にあります。 血液量の変化を感知する受容体があります。 - 音量受容体 - 音量の変化を知覚します。
反射神経は次のように分類されます ディプレッサー - 圧力を下げる、プレッサー - 圧力を上げる e、加速、減速、内受容、外受容、無条件、条件付き、適切、共役。
主な反射は圧力維持反射です。 それらの。 圧受容器からの圧力レベルを維持することを目的とした反射。 大動脈と頸動脈洞の圧受容器は圧力のレベルを感知します。 収縮期および拡張期の圧力変動 + 平均圧力の大きさを認識します。
圧力の上昇に応答して、圧受容器は血管拡張ゾーンの活動を刺激します。 同時に、それらは迷走神経の核の緊張を高めます。 それに応じて、反射反応が発達し、反射変化が起こります。 血管拡張ゾーンは血管収縮薬の調子を抑制します。 血管が拡張し、静脈の緊張が低下します。 動脈血管(細動脈)が拡張し、静脈も拡張して圧力が低下します。 交感神経の影響が減少し、徘徊が増加し、リズムの周波数が減少します。 上昇した圧力は正常に戻ります。 細動脈の拡張により、毛細血管内の血流が増加します。 体液の一部が組織に入り込み、血液量が減少し、圧力の低下につながります。
昇圧反射は化学受容体から生じます。 下行経路に沿った血管収縮ゾーンの活動が増加すると、血管が収縮しながら交感神経系が刺激されます。 心臓の交感神経中枢を通る圧力が上昇し、心臓の働きが増加します。 交感神経系は、副腎髄質によるホルモンの放出を調節します。 肺循環の血流の増加。 呼吸器系呼吸の速まりが反応し、二酸化炭素から血液が放出されます。 昇圧反射を引き起こした要因は、血液組成の正常化につながります。 この昇圧反射では、心臓の働きの変化に対する二次的な反射が観察されることがあります。 圧力の上昇を背景に、心臓の働きの増加が観察されます。 心臓の働きにおけるこの変化は二次反射の性質にあります。
心血管系の反射調節のメカニズム。
心血管系の反射ゾーンの中で、我々は大静脈の口に起因すると考えました。
ベインブリッジ口の静脈部分に20mlの物理量を注射します。 溶液または同量の血液。 その後、反射的に心臓の働きが増加し、続いて血圧が上昇しました。 この反射の主な要素は収縮の頻度の増加であり、圧力は二次的に上昇します。 この反射は、心臓への血流が増加したときに発生します。 血液の流入が流出を上回る場合。 生殖静脈の口の領域には、静脈圧の上昇に反応する敏感な受容体があります。 これらの感覚受容体は、迷走神経の求心性線維の末端であり、後脊髄根の求心性線維の末端でもあります。 これらの受容体の興奮は、インパルスが迷走神経の核に到達し、迷走神経の核の緊張の低下を引き起こす一方、交感神経中枢の緊張が増加するという事実につながります。 心臓の働きが増加し、静脈部分から動脈部分に血液が送り出され始めます。 大静脈内の圧力が低下します。 生理学的条件下では、この状態は運動中に増加する可能性があり、血流が増加すると、心臓の欠陥によりうっ血も観察され、心拍数の増加につながります。
重要な反射ゾーンは、肺循環の血管のゾーンであろう。肺循環の血管内では、肺循環内の圧力の上昇に反応する受容体に位置しています。 肺循環内の圧力が上昇すると、反射が起こり、大きな円の血管が拡張します。同時に、心臓の働きが加速され、脾臓の容積の増加が観察されます。 したがって、一種のアンロード反射が肺循環から起こります。 この反射は V.V. によって発見されました。 パリン。 彼は生物医学研究所の所長として、宇宙生理学の開発と研究に多大な貢献をしました。 肺循環内の圧力の上昇は肺水腫を引き起こす可能性があるため、非常に危険な状態です。 血液の静水圧が上昇し、血漿の濾過に寄与し、この状態により液体が肺胞に入ります。
心臓自体は非常に重要な反射ゾーンです。循環系で。 1897年に科学者たちは、 ドッゲル心臓には敏感な終末があり、それは主に心房と心臓に集中していることが判明しました。 程度が低いお腹の中。 さらなる研究により、これらの末端は迷走神経の感覚線維と胸部上部 5 区の後脊髄根の線維によって形成されることが示されました。
心臓の敏感な受容体が心膜で見つかり、心膜腔内の液圧の上昇や損傷時に心膜に血液が流入すると、反射的に心拍数が低下することが注目されました。
心臓の収縮の減速は、外科医が心膜を引っ張る外科的介入中にも観察されます。 心膜受容体が刺激されると心臓の動きが鈍くなり、刺激が強くなると一時的に心停止が起こる可能性があります。 心膜の敏感な終末のスイッチを切ると、心臓の働きが増加し、圧力が上昇しました。
左心室の圧力が上昇すると、典型的な抑圧反射が引き起こされます。 血管が反射的に拡張し、末梢血流が減少し、同時に心臓の働きが増加します。 心房には多数の感覚終末があり、迷走神経の感覚線維に属する伸張受容体が存在するのは心房です。 心房内の圧力は 6 ~ 8 mm を超えないため、大静脈と心房は低圧ゾーンに属します。 RT。 美術。 なぜなら 心房壁が容易に伸ばされると、心房内の圧力の上昇は起こらず、心房受容体は血液量の増加に反応します。 心房受容体の電気活動の研究により、これらの受容体は 2 つのグループに分類されることが示されました。
- タイプA。 A 型受容体では、収縮の瞬間に興奮が起こります。
-タイプB. 心房が血液で満たされたり、心房が伸びたりすると興奮します。
心房受容体からはホルモン放出の変化を伴う反射反応が起こり、循環血液量はこれらの受容体によって調節されます。 したがって、心房受容体は値受容体(血液量の変化に応答する)と呼ばれます。 心房受容体の興奮が減少し、体積が減少すると、副交感神経活動が反射的に減少する、つまり副交感神経中枢の緊張が低下し、逆に交感神経中枢の興奮が増加することが示されました。 交感神経中枢の興奮は血管収縮作用を及ぼし、特に腎臓の細動脈に作用します。 腎血流の減少を引き起こすもの。 腎血流の減少は腎濾過の減少を伴い、ナトリウム排泄が減少します。 そして糸球体近傍装置ではレニンの形成が増加します。 レニンは、アンジオテンシノーゲンからのアンジオテンシン 2 の形成を刺激します。 これにより血管収縮が起こります。 さらに、アンジオテンシン-2 はアルドストロンの形成を刺激します。
アンジオテンシン-2 はまた、喉の渇きを増加させ、抗利尿ホルモンの放出を増加させ、腎臓での水分の再吸収を促進します。 したがって、血液中の体液の量が増加し、受容体の刺激の減少が解消されます。
血液量が増加し、同時に心房受容体が興奮すると、反射的に抗利尿ホルモンの抑制と放出が起こります。 その結果、腎臓で吸収される水分が減り、利尿作用が減少し、体積は正常化します。 生物のホルモン変化は数時間以内に発生し、進行するため、循環血液量の調節は長期的な調節のメカニズムを指します。
心臓の反射反応は次の場合に発生する可能性があります。 冠状血管のけいれん。これにより心臓の領域に痛みが生じ、痛みは胸骨の後ろ、厳密には正中線に感じられます。 痛みは非常に激しく、断末魔の叫びを伴います。 これらの痛みはチクチクする痛みとは異なります。 同時に痛みの感覚が左腕と肩甲骨に広がりました。 胸部上部の敏感な線維の分布ゾーンに沿って。 したがって、心臓反射は循環系の自己調節機構に関与しており、心臓の収縮の頻度を変化させ、循環血液量を変化させることを目的としています。
心臓血管系の反射に加えて、他の臓器からの刺激によって起こる反射も、反射と呼ばれます。 連動した反射科学者ゴルツは、この研究で行われた実験で、カエルの胃、腸、または腸のわずかな胸郭の引っ張りは、完全に停止するまで心臓の減速を伴うことを発見しました。 これは、受容体からのインパルスが迷走神経の核に到達するという事実によるものです。 彼らの緊張は高まり、心臓の働きは抑制され、さらには停止します。
筋肉には化学受容体もあり、カリウムイオンや水素陽子の増加によって興奮し、微小血液量の増加、他の臓器の血管収縮、平均圧力の増加、および心臓の働きの増加につながります。心臓と呼吸。 これらの物質は局所的に骨格筋自体の血管の拡張に寄与します。
表面の痛みの受容体は心拍数を上げ、血管を収縮させ、平均血圧を上昇させます。
深部痛受容体、内臓痛受容体、筋肉痛受容体が興奮すると、徐脈、血管拡張、圧力低下が起こります。 心血管系の調節において 視床下部は重要です、下行路によって延髄の血管運動中枢と接続されています。 視床下部を通じて、防御反応、性行為、食べ物や飲み物の反応、そして喜びによって、心臓の鼓動が速くなり始めました。 視床下部の後核は、頻脈、血管収縮、血圧の上昇、アドレナリンとノルアドレナリンの血中濃度の上昇を引き起こします。 前核が興奮すると、心臓の働きが低下し、血管が拡張し、圧力が低下し、前核は副交感神経系の中枢に影響を与えます。 気温が上がると 環境、微小体積が増加すると、心臓を除くすべての臓器の血管が収縮し、皮膚の血管が拡張します。 皮膚を通る血流が増加し、熱伝達が促進され、体温が維持されます。 視床下部核を介して、大脳辺縁系の血液循環への影響が、特に感情的な反応の際に行われ、感情的な反応はセロトニンを生成するシュワ核を通じて実現されます。 縫線核から脊髄の灰白質へと進みます。 大脳皮質は循環系の調節にも関与しており、大脳皮質は間脳の中枢と接続されています。 中脳の中心を持つ視床下部であり、皮質の運動領域と前駆体領域の刺激により、皮膚、腹腔血管、腎臓の血管が狭くなることが示されています。 骨格筋の収縮を引き起こすのは皮質の運動野であり、同時に大きな筋肉の収縮に寄与する血管拡張機構も含んでいると考えられています。 心臓と血管の調節における皮質の関与は、条件反射の発達によって証明されています。 この場合、血管の状態の変化や心臓の周波数の変化に対する反射を発達させることが可能です。 たとえば、ベルの音信号と温度刺激(温度または寒さ)を組み合わせると、血管拡張または血管収縮が起こり、寒さを加えます。 鐘の音はあらかじめ与えられています。 無関心な鐘の音と熱的刺激または寒さのこのような組み合わせは、血管拡張または収縮を引き起こす条件反射の発達につながります。 条件付けされた目と心の反射を発症する可能性があります。 心臓は機能します。 心停止に対する反射を発達させる試みがあった。 彼らはベルをつけて迷走神経を刺激した。 人生において心停止は必要ありません。 生物はそのような挑発に対して否定的に反応します。 条件反射本質的に適応性がある場合に生成されます。 条件反射反応として、アスリートの発射前の状態を取得できます。 心拍数が上昇し、血圧が上昇し、血管が収縮します。 状況自体がそのような反応の合図となるでしょう。 体はすでに事前に準備を整えており、筋肉への血液供給と血液量を増加させるメカニズムが活性化されます。 催眠中に、人が激しい肉体労働をしていると示唆すると、心臓の働きや血管の緊張に変化をもたらすことができます。 同時に、心臓や血管も現実と同じように反応します。 皮質の中心に曝露されると、心臓や血管に対する皮質の影響が現れます。
地域循環の規制。
心臓は、半月弁の上端のレベルで大動脈から始まる左右の冠状動脈から血液を受け取ります。 左冠状動脈は前下行動脈と回旋動脈に分かれます。 冠状動脈は通常、環状動脈として機能します。 そして、右冠状動脈と左冠状動脈の間の吻合は非常に発達していません。 しかし、1つの動脈がゆっくりと閉じると、血管間の吻合の発達が始まり、ある動脈から別の動脈に3〜5%が通過する可能性があります。 これは、冠動脈がゆっくりと閉じていくときです。 急速な重複は心臓発作を引き起こし、他の原因からは補償されません。 左冠状動脈は、左心室、心室中隔の前半分、左心房および一部の右心房に血液を供給します。 右冠状動脈は、右心室、右心房、および心室中隔の後半半分に血液を送ります。 両方の冠動脈は心臓の伝導系の血液供給に関与していますが、人間の場合は右冠動脈の方が太いです。 静脈血の流出は動脈と平行に走る静脈を通って起こり、これらの静脈は右心房に通じる冠状静脈洞に流れ込みます。 この経路を通って、静脈血の 80 ~ 90% が流れます。 心房中隔の右心室からの静脈血は最も細い静脈を通って右心室に流れ、これらの静脈はと呼ばれます 静脈チベシア、静脈血を右心室に直接除去します。
心臓の冠状血管には200~250mlが流れます。 1 分あたりの血液量、つまり これは分時体積の 5% です。 100 g の心筋の場合、1 分あたり 60 ~ 80 ml が流れます。 心臓は動脈血から酸素の70〜75%を抽出するため、動静脈の差は心臓では非常に大きく(15%)、他の臓器や組織では6〜8%になります。 心筋では、毛細血管が各心筋細胞を密に編んで、 最高の状態最大限の血液抽出を実現します。 冠血流の研究は非常に難しいためです。 それは心周期によって変化します。
冠動脈の血流は拡張期に増加し、収縮期には血管の圧縮により血流が減少します。 拡張期 - 冠状動脈血流の 70 ~ 90%。 冠状動脈血流の調節は主に局所的な同化機構によって調節され、酸素の減少に迅速に反応します。 心筋内の酸素レベルの低下は、血管拡張に対する非常に強力な信号です。 酸素含有量の減少は、心筋細胞がアデノシンを分泌するという事実につながり、アデノシンは強力な血管拡張因子です。 血流に対する交感神経系と副交感神経系の影響を評価することは非常に困難です。 迷走神経と交感神経はどちらも心臓の働きを変化させます。 迷走神経の刺激は心臓の働きを低下させ、拡張期の継続を増加させ、アセチルコリンの直接放出も血管拡張を引き起こすことが確立されています。 交感神経の影響によりノルアドレナリンの放出が促進されます。
心臓の冠状血管には、α アドレナリン受容体とβ アドレナリン受容体という 2 種類のアドレナリン受容体があります。 ほとんどの人では、優勢なタイプはベータアドレナリン受容体ですが、一部の人はアルファ受容体が優勢です。 このような人は興奮すると血流の低下を感じます。 アドレナリンは、心筋における酸化プロセスの増加と酸素消費量の増加、およびベータアドレナリン受容体への影響により、冠血流の増加を引き起こします。 チロキシン、プロスタグランジン A および E は冠血管を拡張する効果があり、バソプレシンは冠血管を収縮させ、冠血流を減少させます。
脳循環。
たくさん持っています 共通の特徴冠状動脈の場合、脳は代謝プロセスの活性度が高く、酸素消費量が増加するという特徴があり、脳は嫌気性解糖を利用する能力が限られており、脳血管は交感神経の影響に対してあまり反応しません。 血圧が広範囲に変化しても、脳血流は正常に保たれます。 最小 50 ~ 60 から最大 150 ~ 180 まで。 脳幹の中枢の調節が特によく表現されています。 血液は内頸動脈と椎骨動脈という 2 つのプールから脳に入り、脳の基部に形成されます。 ヴェリシアンサークル、そして脳に血液を供給する6本の動脈がそこから出発します。 脳は 1 分間に 750 ml の血液を受け取ります。これは分時血液量の 13 ~ 15% であり、脳血流は脳灌流圧 (平均動脈圧と頭蓋内圧の差) と血管床の直径によって決まります。 。 脳脊髄液の正常な圧力は130mlです。 水柱 (10 ml Hg) ですが、人間の場合は 65 ~ 185 の範囲になります。
正常な血流の場合、灌流圧は 60 ml 以上である必要があります。 そうしないと虚血の可能性があります。 血流の自己調節は二酸化炭素の蓄積と関連しています。 心筋内であれば酸素です。 二酸化炭素分圧が 40 mm Hg を超える場合。 水素イオン、アドレナリンの蓄積、およびカリウムイオンの増加も脳血管を拡張しますが、程度は低いですが血管が血中の酸素の減少に反応し、その反応は60 mm未満で酸素の減少が観察されます。 rtセント 脳のさまざまな部分の働きに応じて、局所的な血流が 10 ~ 30% 増加することがあります。 脳循環は血液脳関門の存在により体液性物質に反応しません。 交感神経は血管収縮を引き起こしませんが、平滑筋や血管内皮に影響を与えます。 高炭酸ガス血症は二酸化炭素の減少です。 これらの要因は、自己調節機構によって血管の拡張を引き起こし、平均圧力の反射的な増加とそれに続く圧受容器の興奮による心臓の働きの減速を引き起こします。 体循環におけるこれらの変化 - クッシング反射。
プロスタグランジン- アラキドン酸から形成され、酵素変換の結果として 2 つの活性物質が形成されます - プロスタサイクリン(内皮細胞で生成される)および トロンボキサンA2、酵素シクロオキシゲナーゼの関与により。
プロスタサイクリン- 血小板の凝集を阻害し、血管拡張を引き起こします。 トロンボキサンA2血小板自体で形成され、血小板の凝固に寄与します。
アスピリンという薬は酵素の阻害を引き起こします シクロオキシゲナーゼそしてリードします 減らす教育 トロンボキサンA2とプロスタサイクリン。 内皮細胞はシクロオキシゲナーゼを合成できますが、血小板はこれを合成できません。 したがって、トロンボキサン A2 の形成がより顕著に阻害され、プロスタサイクリンは内皮によって産生され続けます。
アスピリンの作用により、血栓症が減少し、心臓発作、脳卒中、狭心症の発症が予防されます。
心房性ナトリウム利尿ペプチド伸張中に心房の分泌細胞によって生成されます。 彼はレンダリングします 血管拡張作用細動脈に。 腎臓では、糸球体の輸入細動脈の拡張により、 糸球体濾過の増加、これに伴いナトリウムもろ過され、利尿とナトリウム利尿が増加します。 ナトリウム含有量の削減が貢献します 圧力降下。 このペプチドは下垂体後葉からの ADH の放出も阻害し、体から水分を除去するのに役立ちます。 また、システムに対する抑制効果もあります。 レニン - アルドステロン。
血管腸ペプチド (VIP)- アセチルコリンとともに神経終末で放出され、このペプチドは細動脈の血管拡張作用があります。
多くの体液性物質は、 血管収縮作用。 これらには以下が含まれます バソプレシン(抗利尿ホルモン)、平滑筋の細動脈の狭窄に影響を与えます。 主に利尿に影響を与え、血管収縮には影響しません。 高血圧の一部の形態は、バソプレシンの生成に関連しています。
血管収縮剤 - ノルアドレナリンとエピネフリン、血管内のα1アドレナリン受容体に作用するため、血管収縮を引き起こします。 ベータ 2 と相互作用すると、脳の血管や骨格筋の血管拡張作用が起こります。 ストレスの多い状況は重要な器官の働きに影響を与えません。
アンジオテンシン 2 は腎臓で生成されます。 物質の作用によりアンジオテンシン 1 に変換されます。 レニン。レニンは、糸球体を取り囲み分泌内機能を持つ特殊な類上皮細胞によって形成されます。 条件下では、血流の減少、ナトリウムイオンの生物の喪失。
交感神経系もレニンの生成を刺激します。 肺内のアンジオテンシン変換酵素の作用により、次のように変換されます。 アンジオテンシン 2 - 血管収縮、圧力上昇。 副腎皮質への影響とアルドステロン生成の増加。
血管の状態に対する神経要因の影響。
毛細血管と細静脈を除くすべての血管は、その壁に平滑筋細胞を含み、血管の平滑筋は交感神経支配を受けており、交感神経 - 血管収縮物質 - は血管収縮物質です。
1842年 ウォルター - カエルの坐骨神経を切断し、膜の血管を観察したところ、血管が拡張しました。
1852年 クロード・ベルナール。 彼は白いウサギの頸部交感神経幹を切断し、耳の血管を観察しました。 血管が拡張し、耳が赤くなり、耳の温度が上昇し、体積が増加しました。
胸腰部にある交感神経の中枢。ここに嘘をつきます 節前ニューロン。 これらのニューロンの軸索は前根の脊髄を離れ、椎骨神経節に移動します。 節後学血管の平滑筋に到達します。 神経線維に拡張が形成されます - 静脈瘤。 節後細胞はノルアドレナリンを分泌し、受容体に応じて血管拡張や収縮を引き起こす可能性があります。 放出されたノルアドレナリンは逆再吸収プロセスを受けるか、MAO と COMT の 2 つの酵素によって破壊されます。 カテコロメチルトランスフェラーゼ.
交感神経は一定の定量的興奮状態にあります。 それらは 1、2 パルスを血管に送信します。 血管が若干狭くなった状態です。 デシンポティゼーションにより、この効果が除去されます。。 交感神経中枢が興奮の影響を受けると、衝動の数が増加し、さらに大きな血管収縮が起こります。
血管拡張神経- 血管拡張薬、それらは普遍的ではなく、特定の領域で観察されます。 副交感神経の一部が興奮すると、鼓膜と舌神経の血管拡張を引き起こし、唾液の分泌を増加させます。 相性神経にも同様の拡張作用があります。 そこに仙骨部の繊維が入ります。 これらは、性的興奮中に外性器と小さな骨盤の血管拡張を引き起こします。 粘膜腺の分泌機能が強化されます。
交感神経コリン作動性神経(アセチルコリンが放出されます。) 汗腺、唾液腺の血管へ。 交感神経線維がβ2アドレナリン受容体に影響を与えると、血管拡張が引き起こされ、脊髄後根の求心性線維は軸索反射に関与します。 皮膚の受容体が刺激されると、その興奮が血管に伝わり、サブスタンス P が放出され、血管拡張が引き起こされます。
血管の受動的拡張とは対照的に、ここでは能動的性格です。 非常に重要なのは、心血管系の統合的な調節機構であり、これは神経中枢の相互作用によって提供され、神経中枢は一連の反射的な調節機構を実行する。 なぜなら 循環系は重要な位置にあります さまざまな部署で- 大脳皮質、視床下部、延髄の血管運動中枢、大脳辺縁系、小脳。 脊髄ではこれらは胸腰領域の側角の中心であり、交感神経節前ニューロンが存在します。 このシステムは臓器に適切な血液供給を提供します。 この瞬間。 この調節は心臓の活動の調節も保証し、最終的には微小血液量の価値をもたらします。 この量の血液から血液を採取できますが、末梢抵抗、つまり血管の内腔が血流において非常に重要な要素となります。 血管の半径を変えると抵抗に大きく影響します。 半径を2倍変えると血流が16倍変わります。
主題「循環およびリンパ循環系の機能、循環系、中心静脈圧」の目次:2. 粘膜関連リンパ組織。 粘膜のリンパ組織。
3. 免疫反応の段階。 免疫反応の形態。 炎症。 初期の防御炎症反応。
4. 抗原の提示。 抗原認識。 ヘルパー T (Th1) と抗原提示細胞の相互作用。
5. 免疫応答における T リンパ球および B リンパ球の活性化。 リンパ球の活性化。 特異的な免疫反応の形態。
6. 細胞免疫応答。 体液性免疫反応。 免疫グロブリン(抗体)の防御機能。
7. 免疫グロブリン G (IgG)。 免疫グロブリン M (IgM)。 免疫グロブリンGとMの機能。
8. 免疫グロブリン A (IgA)。 免疫グロブリン E (IgE)。 免疫グロブリン A および E の機能。
9. 特異的な免疫応答の形態。 免疫反応の一種としての免疫学的記憶。
10. 免疫寛容。 免疫システムを制御するメカニズム。 免疫系のホルモン制御。
11. 免疫系のサイトカイン制御。 サイトカインの局所作用。 免疫系に対するサイトカインの作用メカニズム。
主目的 心臓血管系の- 血液循環の確保、つまり心臓から血管へ、そして血管から心臓へ戻る血液の一定の循環。 原動力血流は心臓によって血管内の血流に与えられるエネルギーであり、圧力勾配は血管床の連続する部分間の圧力差です。つまり、血液はその領域から流れます。 高圧低気圧の地域へ。 したがって、血液は大動脈(平均圧力が100 mm Hg)から主動脈(80 mm Hg)および細動脈(40〜60 mm Hg)の系を通って毛細血管(15〜25 mm Hg)に入ります。 .)、そこから細静脈(12〜15 mm Hg)、静脈コレクター - より大きな静脈(3〜5 mm Hg)および大静脈(1〜3 mm Hg)に移動し続けます。
中心静脈圧- 大静脈の口の圧力 - は約 0 mm Hg です。 美術。 肺動脈 (静脈血が流れる) では、血圧は 18 ~ 25 mm Hg です。 肺静脈における芸術 - 3〜4 mm Hg。 美術。 そして左心房では - 2〜3 mm Hg。 美術。
おかげで 一定の血流容器内では、主に 循環系の機能:
1) 体細胞の比活性を確保するために必要な物質の輸送。
2) 体細胞への送達 化学物質彼らの交換を規制する。
3) 細胞からの代謝産物の除去。
4) 体液性、つまり液体を介して行われる、器官と組織の相互の接続。
5) 組織への保護具の配送。
6) 除去 有害物質体から。
7) 体内の熱交換。
したがって、 循環系同時に実行します 2つのタスク: システム内の血液循環と、すべての器官および組織の細胞の栄養機能を提供します。 同時に、栄養素が組織に送られるだけでなく、酸素、ホルモンなどの生理活性物質、水、塩分、二酸化炭素などの代謝産物も組織から除去されます。
恒温動物の血流心臓を介して相互に接続された 2 つの円で実行されます。 小さな(または肺)循環大きなものは外部環境と直接接触し、大きなものは臓器や組織と接触します。
循環系およびリンパ系
血液は、あらゆる臓器、あらゆる細胞の生命活動を確実にする接続要素の役割を果たします。 血液循環のおかげで、酸素や栄養素、ホルモンがすべての組織や器官に入り、物質の崩壊生成物が除去されます。 さらに、血液は体温を一定に保ち、有害な微生物から体を守ります。
血液は、血漿 (体積の約 54%) と細胞 (体積の 46%) で構成される流体結合組織です。 血漿は、90 ~ 92% の水分と、8 ~ 10% のタンパク質、脂肪、炭水化物、その他の物質を含む黄色がかった半透明の液体です。
消化器官から栄養素は血漿に入り、すべての臓器に運ばれます。 食物とともに大量の水と無機塩が人体に入るという事実にもかかわらず、血液中では一定の濃度が維持されます。 ミネラル。 これは過剰量を隔離することで達成されます。 化学物質腎臓、汗腺、肺を経由します。
人間の体内の血液の動きを次のようにいいます。 血液循環。 血流の継続性は、心臓や血管などの循環器官によって提供されます。 彼らは仲直りする 循環系.
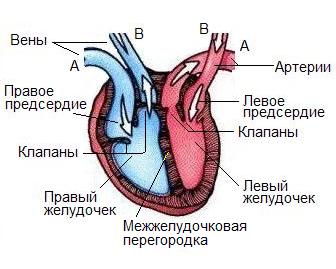
人間の心臓は、2 つの心房と 2 つの心室からなる中空の筋肉臓器です。 それは胸腔内にあります。 心臓の左側と右側は、連続した筋肉の中隔によって隔てられています。 成人の心臓の重さは約300gです。
心室と心房の境界には開口部があり、特別な弁を使用して開閉できます。 弁は心室腔にのみ開く弁葉で構成されており、血液の一方向への移動を保証します。 心臓の左半分では、弁は 2 つの尖頭によって形成され、小尖頭と呼ばれます。 右心房と右心室の間には三尖弁があります。 心室と動脈の間には半月弁があります。 また、血液が心室から動脈へ一方向に流れることも可能にします。
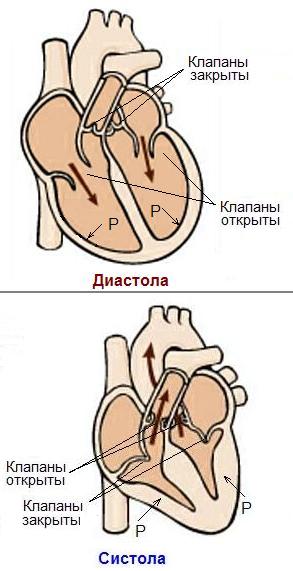
血液を送り出す心臓の働きには、心房収縮、心室収縮、心室と心房が同時に弛緩する休止という 3 つの段階が区別されます。 心臓の収縮を収縮期といい、弛緩を拡張期といいます。 心臓は1分間に約60~70回収縮します。 心臓の各部門の仕事と休息を交互に行うことで、心筋の疲労を防ぎます。
人間の体内の血液は、大小の 2 つの血液循環を通って連続的な流れで移動します。 肺循環を通って移動する血液は酸素で飽和され、二酸化炭素が放出されます。 全身循環では、血液はすべての臓器に酸素と栄養素を運び、二酸化炭素と老廃物を臓器から取り除きます。 血液の移動は動脈、毛細血管、静脈などの血管を通じて直接行われます。
血管の損傷は出血につながります。 外出血の場合は、体の傷ついた部分を衣服から外し、(可能であれば)異物を注意深く取り除き、出血を止め、傷の端を消毒液で処理し、滅菌包帯を適用する必要があります。 。 大きな傷の場合は、止血帯(ベルト、ロープ、布地)を適用して止血します。 その後、被害者を医師に引き渡す必要があります。 血液循環を(少なくとも一時的に)回復することなく、四肢に止血帯を40分以上装着したままにすることはできません。
リンパ系は体内のもう 1 つの輸送システムです。 循環系とは異なり、「ポンプ」がなく、血管は閉鎖系を形成しません。 リンパ系は特別な免疫体であるリンパ球を生成し、それらを血管に送ります。 循環系とリンパ系が一緒になって人間の免疫系を形成します。
|
循環系(心血管系)は、体のすべての臓器や組織に血液を運ぶ輸送機能を実行します。 循環系は心臓と血管で構成されています。 ハート(コル)- 体中に血液を送り出す筋肉の器官。 心臓と血管は閉鎖系を形成しており、心筋と血管壁の収縮により血液が通過します。 心臓の収縮活動と血管内の圧力差によって、循環系を通る血液の動きが決まります。 循環系は大小さまざまに形成されます。 | |
心機能心臓の機能は、心室の弛緩(拡張期)と収縮(収縮期)の交互に基づいています。 仕事により心臓の収縮と弛緩が起こる 心筋(心筋)- 心臓の筋肉層。拡張期には、体の臓器から静脈 (図の A) を通った血液が右心房 (右心房) に入り、開いた弁を通って右心室 (右心室) に流入します。 同時に、肺から動脈 (図の B) を通った血液は左心房 (心房洞) に入り、開いた弁を通って左心室 (洞心室) に入ります。 静脈 B と動脈 A の弁は閉じています。 拡張期には、右心房と左心房が収縮し、右心室と左心室が血液で満たされます。 収縮期には、心室の収縮により圧力が上昇し、血液が静脈 B と動脈 A に押し込まれますが、心房と心室の間の弁は閉じ、静脈 B と動脈 A に沿った弁は開きます。 静脈 B は血液を肺(肺)循環に輸送し、動脈 A は体循環に輸送します。 肺循環では、肺を通過する血液から二酸化炭素が除去され、酸素が豊富になります。 体循環の主な目的は、人体のすべての組織と器官に血液を供給することです。 収縮のたびに、心臓は約 60 ~ 75 ml の血液を排出します (左心室の容積によって決まります)。 肺循環の血管内の血流に対する末梢抵抗は、体循環の血管よりも約 10 分の 1 です。 したがって、右心室は左心室よりもあまり集中的に機能しません。 収縮期と拡張期の交互は心拍数と呼ばれます。 正常な心拍数 (深刻な精神的または身体的ストレスを経験していない人) は 1 分あたり 55 ~ 65 拍です。 心臓自身のリズムの周波数は、118.1 - (0.57 * 年齢) と計算されます。 |
|
心臓の収縮と弛緩は、ペースメーカーである洞房結節(ペースメーカー)によって設定されます。洞房結節(ペースメーカー)は、脊椎動物の心臓にある特殊な細胞のグループであり、自発的に収縮し、心臓自体の鼓動のリズムを設定します。
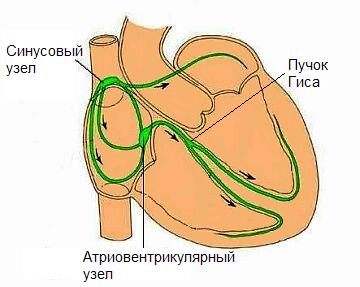
心臓ではペースメーカーの役割を果たしています。 洞結節 (洞房結節、Sa 結節)上大静脈と右心房の接合部に位置します。 それは興奮の衝動を生成し、心臓の鼓動につながります。
房室結節- 心臓の伝導系の一部。 心房中隔に位置します。 インパルスは洞房結節から心房心筋細胞を通って入り、房室束を通って心室心筋に伝達されます。
彼のバンドル房室束(AV束) - 房室結節から房室中隔を通って心室に向かう心臓伝導系の細胞の束。 心室中隔の上部で左右の椎弓根に分岐し、各心室につながっています。 脚は心室の心筋層の厚さで枝分かれし、導電性筋線維の細い束になります。 ヒスの束を介して、興奮は房室結節から心室に伝達されます。
洞結節が機能していない場合は、正常な心拍リズムを維持するために、微弱な電気信号で心臓を刺激する電子機器である人工ペースメーカーに置き換えることができます。心臓のリズムは、血流に入るホルモン、つまり血球の内外の電解質の働きと濃度差、およびそれらの運動によって調節され、心臓の電気インパルスを生成します。
|
船。 人の最大の血管(直径と長さの両方)は静脈と動脈です。 それらの中で最大の、体循環に向かう動脈は大動脈です。 動脈は心臓から離れるにつれて細動脈に入り、次に毛細血管に入ります。 同様に、静脈は細静脈に入り、さらに毛細血管に入ります。 心臓から出る静脈と動脈の直径は22ミリメートルに達し、毛細血管は顕微鏡でしか見ることができません。 毛細血管は、細動脈と細静脈の間の中間システム、つまり毛細血管ネットワークを形成します。 浸透力の作用下で、酸素と栄養素が体の個々の細胞に入り、その代わりに細胞の代謝産物が血流に入るのは、これらのネットワーク内です。 |
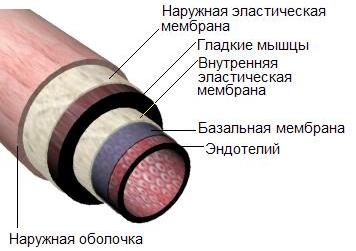 |
すべての血管は同じように配置されていますが、大動脈などの大きな血管の壁には、筋肉組織が大半を占める小さな動脈の壁よりも弾性組織が多く含まれている点が異なります。 この組織の特徴に従って、動脈は弾性動脈と筋肉性動脈に分けられます。
内皮- 血管の内面に滑らかさを与え、血液溝を促進します。
基底膜 - (基底膜)上皮、筋細胞、白血球および内皮(リンパ管毛細管の内皮を除く)を下層の組織から区切る細胞間物質の層。 基底膜は選択的透過性を有しており、間質代謝に関与しています。
平滑筋- らせん状に配向した平滑筋細胞。 脈波により血管壁が引き伸ばされた後、元の状態に戻ります。
外側の弾性膜と内側の弾性膜により、筋肉が収縮または弛緩するときに滑ることができます。
外鞘(外膜)- 外部の弾性膜と緩い結合組織で構成されています。 後者には神経、リンパ管、自身の血管が含まれます。
心周期の両方の段階で体のすべての部分に適切な血液供給を確保するには、一定レベルの血圧が必要です。 正常な血圧は、収縮期で平均 100 ~ 150 mmHg、拡張期で 60 ~ 90 mmHg です。 これらの指標間の差は脈圧と呼ばれます。 たとえば、血圧が 120/70 mmHg の人の脈圧は 50 mmHg です。
循環とは、閉じた心血管系を通る血液の継続的な移動であり、体の重要な機能を提供します。
血液は、酸素、栄養素、水、塩分、ビタミン、ホルモンを体の細胞に届け、代謝の最終生成物である二酸化炭素を組織から除去し、肺や体の組織内でガスを交換し、体温を一定に維持し、体液を供給します。体内の器官および器官系の調節と相互接続。
循環系 (42) は心臓と 血管(動脈、静脈、毛細血管)、体のすべての器官および組織に浸透します。
動脈は血液を心臓から組織に運びます。 血流に応じて、それらは樹木のようにさらに小さな血管(細動脈)に分岐し、さらに細動脈は最も細い血管のシステムである毛細血管に分裂します。
毛細血管(広毛由来 - 既製の抗体を含む毎日の治療用血清)は、多くの場合、非常に急速に発症するため、体が十分な抗体を産生する時間がなく、患者が十分な量の抗体を産生する時間がない重篤な感染症(ジフテリアなど)との闘いに成功します。死ぬかもしれない。
一部の感染症の後、喉の痛みなど、免疫が発達しないため、何度も病気になる可能性があります。
毛細血管壁は単層の細胞で構成されており、非常に薄いため(厚さは 0.005 mm、つまり 5 ミクロンを超えません)、容易に貫通できます。 さまざまな物質血液から組織へ、そして組織から血液へ。
血液は静脈を通って心臓に戻ります。 中小規模の静脈には、血管内の血液の逆流を防ぐ弁が装備されています。
人間や哺乳類では、血液は閉じた心血管系、つまり大小の血液循環環を通過します。
体循環左心室で始まり右心房で終わります。 心筋が収縮すると、左心室からの動脈血が大動脈に入り、すべての臓器や組織に送られ、そこで栄養素と酸素が放出され、二酸化炭素やその他の細胞の老廃物で飽和します。 この血液は毛細血管を通って静脈に集められ、大きな血管である下大静脈と上大静脈を通って右心房に流れ込みます。
小さな血液循環の輪心臓の右心室で始まり、左心房で終わります。 右心房に入った静脈血は、その収縮の結果として右心室に送られ、そこから肺動脈に送られます。 次に、肺の毛細血管を通過し、そこで二酸化炭素が放出され、酸素で飽和され、動脈血として 4 本の肺静脈を通って左心房に入ります。
心臓の構造(表 IX)は中空の筋肉器官であり、哺乳類と同様に人間でも縦方向と横方向の隔壁によって 2 つの心房と 2 つの心室の 4 つの部屋に分かれています。 それは胸腔の左半分の第2〜第5肋骨の高さに位置し、結合組織の心膜嚢内に自由に存在し、そこでは体液が常に存在し、心臓の表面を保湿し、自由な収縮を確保します。
心臓の壁の主要部分は筋肉層であり、結合組織の内殻と外殻、および扁平上皮で覆われています。 左心室の最大壁厚は 10 ~ 15 mm です。 右心室の壁は薄く (5 ~ 8 mm)、心房の壁 (2 ~ 3 mm) よりもさらに薄いです。
構造別 心筋横紋筋に似ていますが、外部の影響に関係なく、心臓自体で発生するインパルスによってリズミカルに収縮する能力(心臓自動化)が異なります。
心臓弁、各心室の入口と出口に位置し、心房から心室へ、そこから大動脈と肺動脈への一方向の血液の流れを提供します。 弁は心臓の内壁にあるひだです。 右心房と右心室の間の弁には 3 つの弁葉があり、左心房と左心室の間には 2 つの弁葉があります。 左心室と大動脈の間、および右心室と肺動脈の間には、血流の方向に開く3つのポケットの形をした半月弁があります。
心の働き。 心臓は、安静時では 1 分間に約 70 ~ 75 回、つまり 0.8 秒に 1 回、リズミカルに鼓動します。 この時間の半分以上は休息し、リラックスします。 心臓の継続的な活動は、次のようなサイクルで構成されます。 収縮(収縮期)と 弛緩(拡張期)。拳ほどの大きさで重さ約300gの心筋は、数十年にわたり働き続け、1日に約10万回収縮し、約1万リットルをポンプで送り出す。 血。 この高い効率は、心臓への血液供給の増加によるものであり、 上級その中で行われる代謝プロセス。
神経および体液の調節心臓の活動は、私たちの意志に関係なく、いつでもその働きを身体のニーズに合わせて調整します。
心はすべてと同じように 内臓、自律神経によって支配されています 神経系。 交感神経部門の神経は、心筋の収縮の頻度と強さを増加させます(たとえば、肉体労働中)。 安静時(睡眠中)は、副交感神経(迷走神経)の影響で心臓の収縮が弱まります。